Уважаемые пациенты!
В рамках информационно-просветительской акции «Поезд здоровья» «Вместе против диабета» разработан «профилактический диктант» для получения населением индивидуальных рекомендаций по образу жизни.
Ссылка на официальный сайт ФГБУ «НМИЦ ТПМ» Минздрава России в информационно-телекоммуникационной сети «Интернет»: http://diktant.gnicpm.ru

Самоконтроль – важный элемент в лечении сахарного диабета.
Сахарный диабет – прогрессирующее хроническое заболевание, характеризующееся наличием повышенного сахара в крови и развитием сосудистых осложнений.
Число пациентов с сахарным диабетом растет во всем мире, и по прогнозам к 2040 году составит 642 миллиона человек. Поэтому сахарный диабет называют неинфекционной эпидемией. В связи с этим, актуальным остается профилактика самого заболевания и его осложнений!
Цель лечения сахарного диабета – предотвращение наступления осложнений или остановка их прогрессирования.
А это достигается путем поддержания на нормальных или субнормальных значениях уровня сахара крови, артериального давления, веса, холестеринов в крови. Так доказано, что снижение только одного компонента – уровня гликированного гемоглобина на 1%, позволяет предотвратить ампутации нижних конечностей на 43%, заболеваний почек и слепоты, связанной с сахарным диабетом на 37%, смерти от диабета на 21%.
Все компоненты самоконтроля во многом зависят от образа жизни самого пациента с сахарным диабетом. Поэтому крайне важно контролировать самочувствие, показатели сахара крови по глюкометру, показатели АД по тонометру. Важно заполнять дневник самоконтроля и обсуждать все параметры с лечащим врачом, чтобы проанализировать и скорректировать лечение и образ жизни.
Все замеры заносятся в дневник:
- дата
- время
- лекарственные препараты
- что ели, в каких количествах
- результат гликемии (сахар крови)
- самочувствие
- показатели АД
Также необходимо 1 раз в год проходить диспансеризацию, в рамках которой предлагается обследование ЭКГ, холестерин, антропометрия (рост, вес, индекс массы тела, АД), измерение внутриглазного давления, осмотр терапевта и назначение дополнительных исследований при необходимости.
1 раз в 3 месяца необходимо выполнять анализ крови на гликированный гемоглобин, при отклонении его от целевых значений необходима консультация эндокринолога для коррекции сахароснижающей терапии.
Для профилактики слепоты на фоне сахарного диабета записывайтесь на прием к врачу-офтальмологу для осмотра глазного дна с расширением зрачка.
Для своевременного выявления почечных осложнений регулярно: 1 раз в год, необходимо сдавать анализ крови на креатинин и анализ мочи на микроальбумин.
Также ежедневно необходимо осматривать стопы, а при обнаружении незаживающих трещин, мозолей и ран своевременно обращаться к хирургу.
Пациентам с сахарным диабетом 2 типа крайне важно следить за весом и окружностью талии, а для их нормализации соблюдать режим рационального питания и регулярно поддерживать физическую активность: ежедневная ходьба по 30 минут.
Принципы рационального питания: соблюдайте норму суточной калорийности, баланса белков, жиров и углеводов, контролируйте поступление жира с пищей (не более 30% от суточной калорийности) и заменяйте животный жир на растительный. Выбирайте продукты с низким содержанием сахара, ограничивая количество сладостей и сладких напитков.
Предоставляйте дневник самоконтроля врачу, следуйте рекомендациям лечащего врача по приему лекарственных препаратов и соблюдению здорового образа жизни. Тем самым вы сможете управлять своим заболеванием, улучшить качество и увеличить продолжительность вашей жизни.
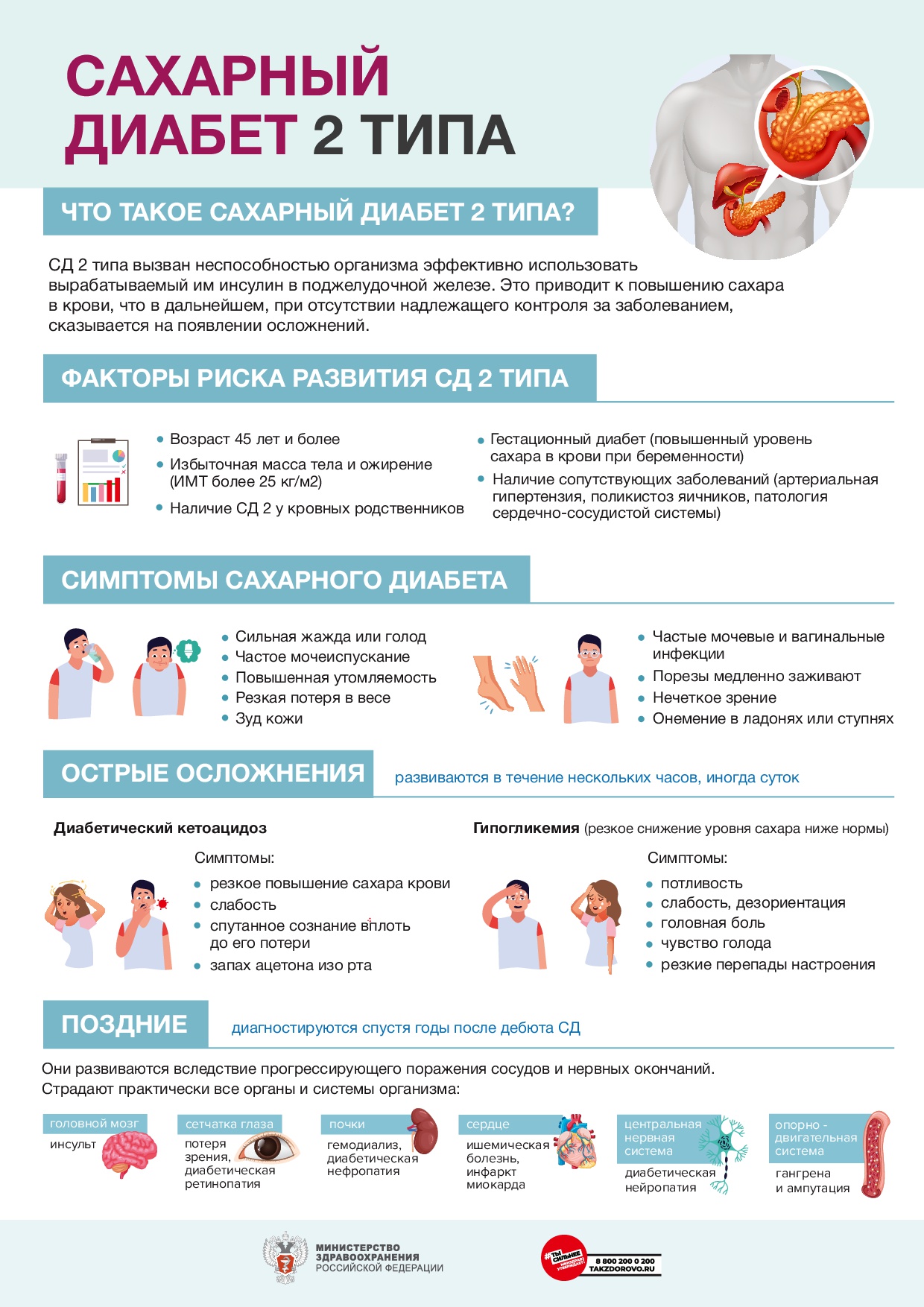
Сахарный диабет – хроническое заболевание эндокринной системы, для которого характерно длительное повышение уровня глюкозы в крови (гипергликемия). Заболевание протекает в двух формах: различают сахарный диабет 1 типа (инсулинозависимый) и 2 типа (инсулиннезависимый). Среди факторов, провоцирующих появление сахарного диабета, называют наследственную предрасположенность, возраст, избыточный вес, вредные привычки, нездоровую экологию, хронический стресс. Ввиду такого многообразия причин распространенность данного заболевания с каждым годом растет, его называют «неинфекционной эпидемией».
Сахарный диабет вызывает изменение строения сосудов: нарушается структура сосудистой стенки, просвет их постепенно сужается, что сопровождается нарушением нормальной доставки питательных веществ и кислорода к тканям. Больше всего при сахарном диабете страдают почки, глаза, сосуды ног.
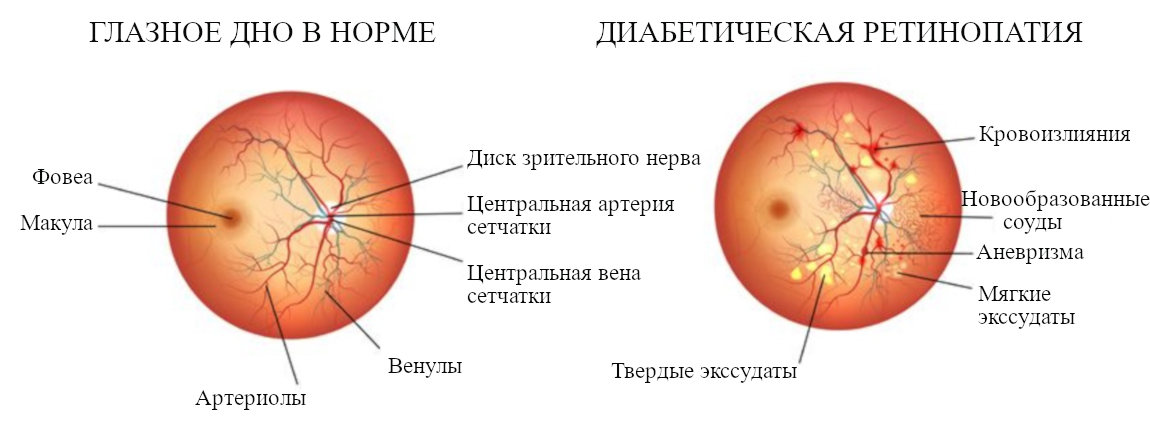
Для диабетической ретинопатии характерные изменения на глазном дне, развивающиеся у больных сахарным диабетом со «стажем» заболевания более 5 – 10 лет. Скорость появления и выраженность патологических изменений сетчатки зависят от типа диабета. У больных с инсулинозависимым диабетом 1 типа изменения на глазном дне появляются достаточно рано и отличаются быстрым прогрессированием, вплоть до развития слепоты. При инсулиннезависимом типе диабета 2 типа изменения касаются центральных отделов сетчатки и протекают по типу центральной серозной хориоретиноптии или диабетической макулопатии. Кроме этого, сахарный диабет увеличивает риск появления катаракты и глаукомы.
CREATOR: gd-jpeg v1.0 (using IJG JPEG v62), quality = 80
Симптомы диабетической ретинопатии
Изменения сетчатки у больных сахарным диабетом развиваются постепенно, они достаточно долго остаются незаметными для самого больного. Обратиться к врачу окулисту больного диабетом обычно заставляют осложнения заболевания.
Основными жалобами при диабетической ретинопатии являются:
- Прогрессирующее ухудшение зрения
- Нечеткость и затуманивание зрения
- Снижение контрастной чувствительности, ухудшение зрения в сумерках и в темное время суток
- Мушки перед глазами как проявление деструкции стекловидного тела
Почти полная потеря зрения при развитии осложнений — гемофтальме (кровоизлияние в стекловидное тело глаза), макулярном отёке, отслоении сетчатки
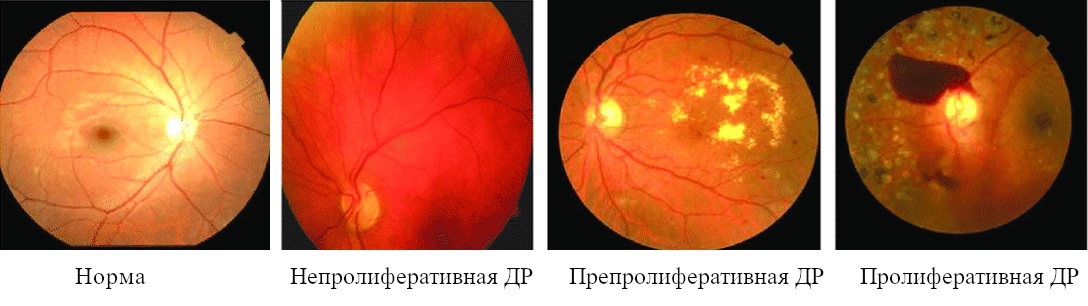
Классификация заболевания
CREATOR: gd-jpeg v1.0 (using IJG JPEG v62), quality = 80
Наиболее понятная и распространенная классификация (предложена Всемирной Организацией Здравоохранения в 1991 году) делит диабетическую ретинопатию на 3 стадии:
1 Стадия – непролиферативная (фоновая) ДР имеет постепенно прогрессирующее течение и отличается благоприятным прогнозом. Изменение строения и функции сосудов сетчатки вызывают появление на глазном дне небольших кровоизлияний, отек сетчатки и отложение на глазном дне продуктов обмена. Перечисленные изменения чаще всего обнаруживаются у пациентов пожилого возраста, они вызывают постепенное снижение остроты зрения.
2 Стадия — препролиферативная ДР, при которой появляются твердые и «ватные» экссудаты (выпоты), количество и размер кровоизлияний увеличивается, вены становятся извитые, появляются аневризмы.
3 Стадия — пролиферативная ДР проявляется более выраженными патологическими изменениями сетчатки. Она сопровождается ростом аномальных сосудов на глазном дне (феномен неоваскуляризации, в т.ч. на диске зрительного нерва), появлением выраженного отека сетчатки, множественных кровоизлияний. Все это вызывает прогрессирующее ухудшение зрения.
Пролиферативную ретинопатию чаще диагностируют у больных диабетом 1 типа, она является одной из ведущих причин слепоты в трудоспособном возрасте.
Диагностика диабетической ретинопатии
Для выявления изменений на глазном дне у пациентов с сахарным диабетом проводят ряд общих и специальных исследований. Обследование начинают с выполнения стандартных диагностических процедур: определение остроты зрения, внутриглазного давления, осмотр переднего отрезка глаза, состояния оптических сред и сетчатки.[4]
Чтобы не пропустить развитие диабетической ретинопатии, больные сахарным диабетом (1 и 2 типа) должны проходить диагностику зрения не реже 1 раза в год.
Лечение диабетической ретинопатии
Выбор тактики лечения диабетической ретинопатии зависит от нескольких факторов. Одним из основных условий эффективного лечения является нормализация уровня глюкозы в крови, что достигается назначением сахаропонижающих препаратов или инъекций инсулина.
При выявлении на глазном дне характерных изменений, назначают лазерную коагуляцию сетчатки (фокальная лазерокоагуляция сетчатки). Метод заключается в прицельном воздействии лазерного излучения на неполноценные сосуды. Лазерный луч «прижигает» неполноценные сосуды, а также создает условия для временного улучшения оттока жидкости, скапливающейся в сетчатке.
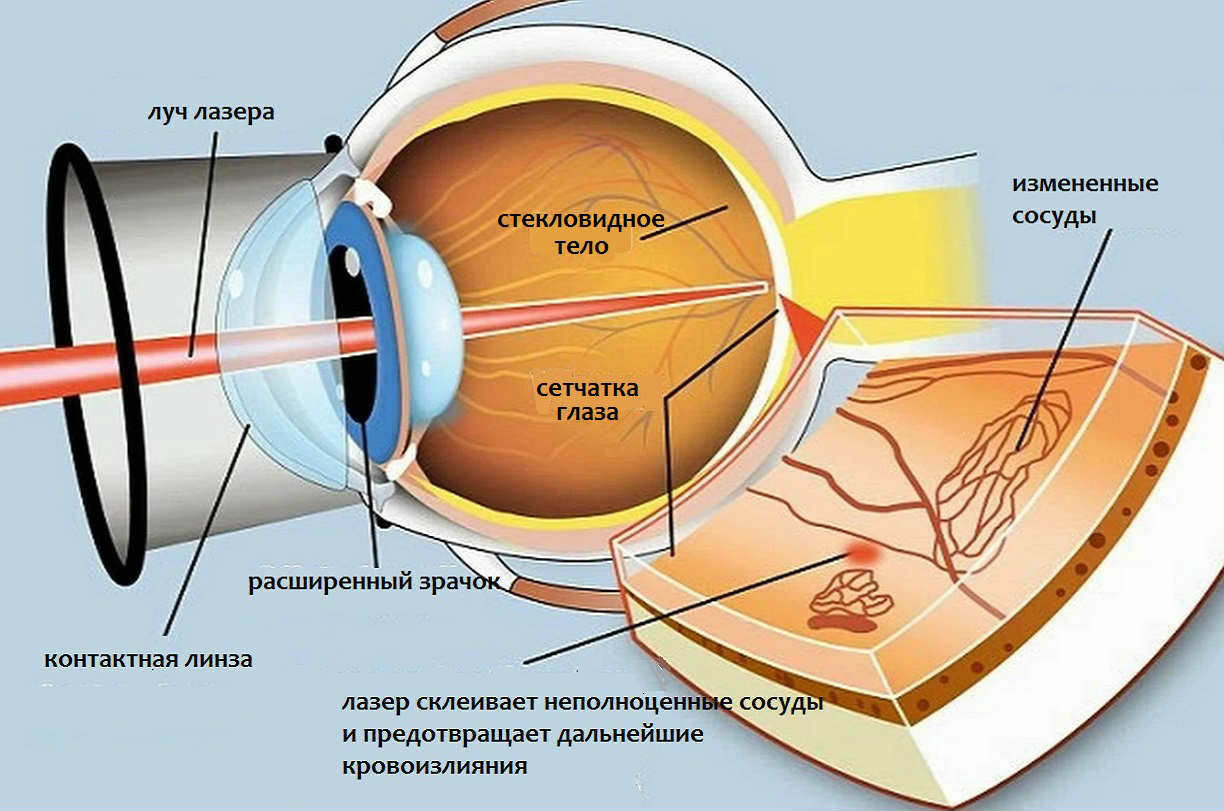
Помимо фокальной, может использоваться панретинальная лазерная коагуляция сетчатки (ПРЛК) — когда лазер воздействует практически на всю периферию глазного дна (за исключением макулы и диска зрительного нерва). Данная процедура не только убирает патологические сосуды, но и уменьшает потребление сетчаткой кислорода, что снижает вероятность их появления в будущем.